儿童费城染色体阳性急性淋巴细胞白血病(Ph+ ALL)是儿童ALL中的重要亚型。在酪氨酸酶抑制剂问世之前,Ph+ ALL患儿的总体生存显著落后于其他亚型ALL[1]。既往认为,Ph+ ALL中BCR::ABL1融合基因仅存在于原始淋巴细胞中,而并不存在于粒系、红系等髓系细胞。髓系细胞内表达BCR::ABL1往往被看作是区分慢性粒细胞白血病(CML)急变期和原发Ph+ ALL的重要标志[2]。然而,随着微小残留病(MRD)检测手段的进步,临床观察发现使用不同的MRD检测手段,部分Ph+ ALL患儿治疗后MRD呈现出不平行的下降趋势,使得目前基于MRD指导的治疗决策变得困难。近期研究认为,该现象可能是由于部分原发Ph+ ALL患儿存在髓系细胞的受累,并定义为CML-like,促使2022年国际急性白血病分类指南(ICC)将Ph+ ALL分为“淋巴单系受累(lymphoid only involvement)”和“多系受累(multilineage involvement)”两大类[3-4]。
2024年5月2日,中国医学科学院血液病医院(中国医学科学院血液学研究所)竺晓凡主任医师在《Haematologica》(血液学,IF=10.1)在线发布了题为“Minimal residual disease monitoring in childhood Philadelphia-positive acute lymphoblastic leukemia: prognostic significance and correlation between multiparameter flow cytometry and real-time quantitative polymerase chain reaction”(儿童Ph+ ALL微小残留病监测:预后意义以及多参数流式和实时定量PCR之间的关联)的研究论文。该研究首次使用流式MRD检测和实时定量聚合酶链式反应(RT-qPCR) MRD检测之间的差异,来区分儿童Ph+ ALL中伴有多系受累的患者,并且揭示了流式MRD检测对患儿预后的提示意义。

该研究纳入分析了CCCG-ALL-2015方案中的59例Ph+ ALL患儿,以及219对流式和RT-qPCR MRD检测结果。结果显示,流式和RT-qPCR MRD检测的总体不一致率达25.6%。若将有至少两次MRD结果不一致的患儿定义为CML-like,约27.1%的患者可被分类为CML-like。利用荧光原位杂交技术,在1例携带BCR::ABL1 p190融合基因患儿的流式MRD阴性样本中,发现晚幼粒细胞中存在BCR::ABL1融合基因信号,证实了其存在髓系细胞受累。
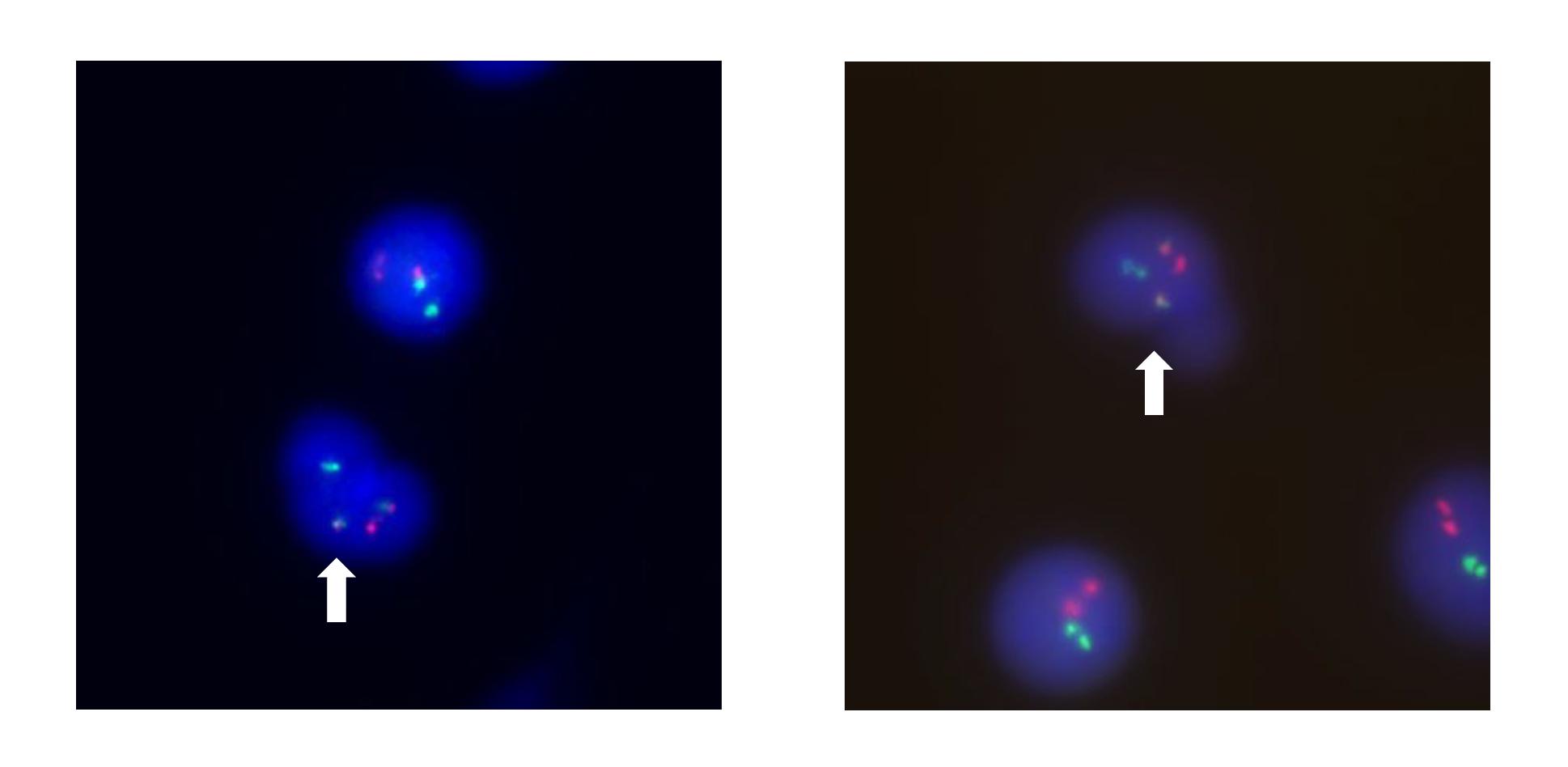
在对比了典型Ph+ ALL和CML-like的特征后,结果显示二者在基线特征、融合基因类型的分布及远期生存率上均没有显著差异。然而CML-like患儿在多个骨穿时间点上,RT-qPCR MRD的阳性率显著高于Ph+ ALL,但是流式MRD的阳性率不存在差异。以上结果提示CML-like患儿的化疗敏感性和远期疗效与典型Ph+ ALL相当。多因素分析显示,D46流式MRD而非RT-qPCR MRD能够提示患儿的预后。
该研究揭示了不同MRD检测手段对于区分儿童Ph+ ALL亚型、指导治疗决策的重要意义,同时为前瞻性队列研究及多组学基础研究提供了研究基础和设计思路。
中国医学科学院血液病医院(中国医学科学院血液学研究所)竺晓凡主任医师为通讯作者。中国医学科学院血液病医院(中国医学科学院血液学研究所)博士生李俊为第一作者。该项目获得国家重点研发计划、国家自然科学基金和中国医学科学院医学与健康科技创新工程等的支持。
参考文献:
1. Schultz KR, Bowman WP, Aledo A, et al. Improved early event-free survival with imatinib in Philadelphia chromosome-positive acute lymphoblastic leukemia: a children's oncology group study. Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology. 2009;27(31):5175-5181.
2. Sembill S, Ampatzidou M, Chaudhury S, et al. Management of children and adolescents with chronic myeloid leukemia in blast phase: International pediatric CML expert panel recommendations. Leukemia. 2023;37(3):505-517.
3. Zuna J, Hovorkova L, Krotka J, et al. Minimal residual disease in BCR::ABL1-positive acute lymphoblastic leukemia: different significance in typical ALL and in CML-like disease. Leukemia. 2022;36(12):2793-2801.
4. Arber DA, Orazi A, Hasserjian RP, et al. International Consensus Classification of Myeloid Neoplasms and Acute Leukemias: integrating morphologic, clinical, and genomic data. Blood. 2022;140(11):1200-1228.